骨密度測定の結果で見えてくるもの
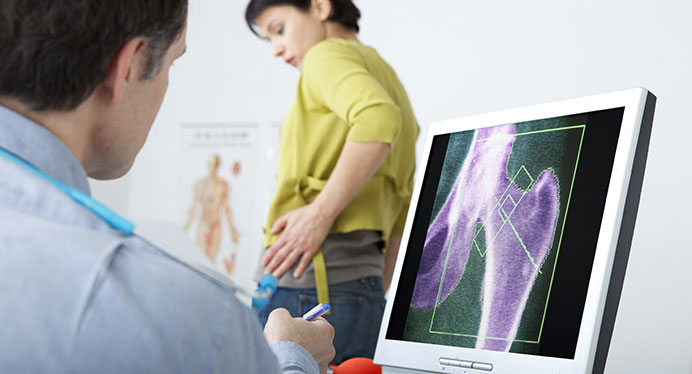
グランプロクリニック銀座では超音波骨量測定装置を使って、骨量測定を実施しています。
超音波骨量測定装置の特徴や骨密度の測定についてご紹介していきましょう。
骨密度測定はこんな方におすすめ
●40歳以上の女性、60歳以上の男性
●成人後、軽い転倒で骨折したことのある方
●40歳以上で急激に伸長が縮んだ方
●更年期の方
●ホルモン補充療法を受けている方
超音波骨量測定装置の特徴
超音波骨量測定装置は、超音波を用いて骨量を測定することができ、骨粗しょう症のスクリーニング(選別)が可能です。
超音波パルス反射法と超音波パルス透過法の2つの発信法を併用し、反射距離を骨質まで測ることができます。
超音波骨量測定装置により、踵骨周辺の肉質を除き踵骨の音速だけを測定できるので、正確な骨量を把握が実現しました。
温度変化により音速変化が起きて正確な骨量が測定できない欠点をカバーするため、温度補正機能を搭載し、より忠実な測定が可能です。
グランプロクリニック銀座で使用する超音波骨量測定装置は、超音波の発信・受信を担うセンサーの探触子に、中心周波数が1.0 MHzになるものを搭載しており、高周波数域の超音波により微小な骨梁変化も逃しません。
超音波骨量測定装置のメリットとして、X線の代わりに超音波を使った測定なので、妊婦や幼児、若年層と幅広い年代の骨量測定ができることがあげられます。
超音波骨量測定装置を使えば骨年齢の表示と記録が可能なので、提案された治療方針を理解した上で適切な治療を受けられるようになるでしょう。
骨粗しょう症の疑いや骨密度が低下していると不安な方は、超音波骨量測定装置で測定して早めに対策されることをおすすめします。
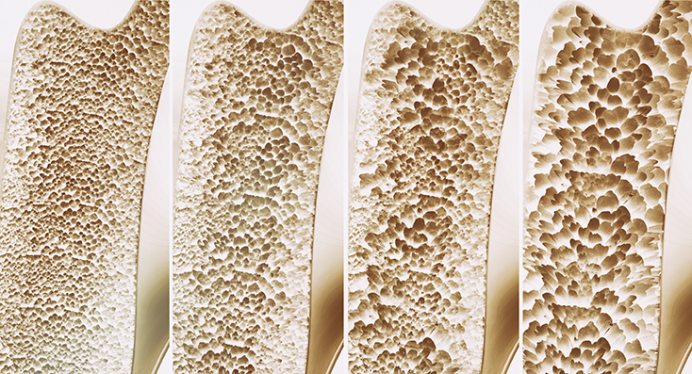
骨密度測定で分かること
骨粗しょう症は自覚症状の少ないものなので、骨密度測定などを実施しないとなかなか気付くことができません。
骨粗しょう症は骨密度(骨量)が低下することによって骨折しやすくなる病気と認識されていたため、骨密度に重点を置いた治療が進められていましたが、近年は骨密度だけではなく「骨質」も関係していることが分かってきました。
骨というとカルシウムで構成されているように感じられますが、骨の半分はコラーゲンが構成しています。
このコラーゲンが骨質にあたる部分です。
骨質は家に例えると梁のような役割を果たしており、骨質が低下していると骨自体の強さも弱まってきてしまいます。
中には骨密度が正常な値を示しているのに、骨折しやすい状態になっているケースもあるので、骨粗しょう症の場合は骨質も重視する必要があるでしょう。
骨密度測定では、骨質が低下しているのかどうかという部分までは診断することができません。
ただし、医師による問診などにより生活習慣から骨質が低下しているリスクがないかどうかも診断することによって、骨粗しょう症のリスクはあるのかを総合的に判断していきます。
骨粗しょう症と健康寿命の関係性
日本は世界的にも平均寿命が長い国として知られています。
厚生労働省が2018年度簡易生命表によると、2017年の日本人平均寿命は、男性が81.09歳、女性が87.26歳で過去最高を記録していることが分かりました。

しかし、近年は平均寿命ではなく「健康寿命」の方が注目されるようになりました。
平均寿命は基本的に亡くなってしまうまでの年齢を指していますが、健康寿命は元気に自立した生活を送れる期間を健康寿命と呼んでいます。
2016年度の健康寿命推計値を確認すると、男性が72.14歳、女性が74.79歳と、平均寿命に比べて約10~13年程度も異なることが分かりました。
つまり、平均寿命は伸びていても要介護状態で自立した生活が送れない方も多いということになります。
健康寿命は自立した生活を送れる状態が長く続けられるようにしていく必要があるのですが、それを阻害してしまう要因として病気以外には「骨折」が多くなっています。

高齢者の方の中にはちょっと転んでしまっただけでも骨折してしまうケースが見られます。
特に、背骨や太ももを骨折してしまうと、立ち上がりや歩行が困難になりやすく、そのまま要介護状態に入ってしまう可能性も高くなります。
しかし、高齢者の方であっても骨密度や骨量に問題がなければ転倒しても骨折に至らないことも多いため、骨粗しょう症は寝たきりのリスクを増加させてしまう病気の一つであると言えるでしょう。
長生きを目指すだけではなく、健康的に自立した送れる状態をできるだけ長く伸ばすためにも、定期的な骨密度測定は行っておくことをおすすめします。
骨粗しょう症を治療しましょう
骨粗しょう症は骨量が減ったり、骨質が劣化したりすることで骨の強度が下がる状態です。
骨量が低いほど骨は弱くなってしまうので、骨折をしやすくなってしまうので、早めの治療や対策が求められるでしょう。
骨粗しょう症の原因と治療方法
一般的に加齢による骨量の低下が発症の原因とされていますが、食事や運動との関係性も強く、長年の生活習慣も発症に大きく関わると言えます。
治療は基本的に薬物治療が中心ですが、生活習慣も関わっているとそれだけで改善や予防は難しく、食事療法や運動療法を加えて骨量を強化していく必要があるでしょう。
「骨の形成を促進させる薬」、
「骨吸収を抑制した破壊を防ぐ薬」、
「骨の材料になる薬」
の3つに分けられ、症状や進行度に応じて適切な治療薬を使用します。
骨粗しょう症で使用する主な治療薬
骨粗しょう症では具体的にどんな治療薬が使われているのか、一部をご紹介しましょう。
活性型ビタミンD3製材
腸管を活性化させて摂取したカルシウムの吸収率を高め、同時に骨形成と骨吸収のバランスを調整する作用があります。
ビスフォスフォネート製剤
骨を破壊してしまう破骨細胞に働きかけ、過剰な骨吸収を抑制する作用があります。
服用方法は1日1回や一週間もしくは数週間に1回など状態に応じて変わってくるので、医師の指示に従って服用しましょう。
カルシウム製剤
骨の主成分であるカルシウムを補うための治療薬です。
骨粗しょう症の場合、食事療法と治療薬の摂取量を合計して1日1000mgの摂取が理想とされています。
女性ホルモン製剤
発症原因が女性ホルモンの減少である場合に効果的な治療薬で、骨粗しょう症だけではなく更年期症状の緩和にも期待できます。
ビタミンK2製剤
大きく骨量を変化させる作用はないものの、骨の形成を促進させる作用によって、骨折予防に効果的な治療薬です。
テリパラチド
骨をつくる骨芽細胞に働きかけることで骨量を増やす作用があり、骨折のリスクがある方に最適な治療薬になります。
医療機関で週1回のペースで皮下注射をするか、1日1回患者さん自らが皮下注射する2つの使用方法があります。
カルシトニン製剤
骨吸収を抑える作用のある注射薬で、骨粗しょう症による背中の痛みや腰痛に対する鎮静作用もあります。
骨粗しょう症を予防するには?
現在骨粗しょう症と診断されたわけではなくても、骨密度測定を行ったら骨梁面積率が低下がみられ骨年齢が実年齢よりも高かったという方は、骨粗しょう症にならないよう今から対策を始めていきましょう。
摂取する栄養素を意識しよう
骨密度を低下させないためには、骨を形成するカルシウムや、骨の形成に役立つビタミンDやビタミンKなどを積極的に摂取するようにしましょう。
また、高齢になってくると少食になってタンパク質の摂取量が減少してしまう可能性があります。
骨質と関係しているコラーゲンはタンパク質によって構成されているので、タンパク質も意識して取り入れた方が良いでしょう。

カルシウム
牛乳、ヨーグルト、小魚、小松菜、大豆製品など
ビタミンD
鮭、サンマ、しいたけ、卵など
ビタミンK
納豆、小松菜、ブロッコリー、ほうれん草など
タンパク質
肉(赤身)、魚介類、大豆製品など
運動で骨そのものを鍛えよう
骨芽細胞は運動による負荷をかけることで活発に働き、骨を強くする性質を持っています。
ウォーキングやジョギングなど、毎日コツコツと無理なく続けられる運動を行いましょう。
また、日常生活の中で少し意識するだけでも違ってきます。
自身が取り入れやすい運動を選択してみましょう。
自分の骨量を知ることは、骨粗しょう症の早期治療や骨折の予防につながります。
骨量が低下すると丈夫な骨ではなくなり、骨折で介護が必要になったり、生活で不便なことが増えたりと今までのように健康的な暮らしが難しくなるでしょう。
生活習慣や加齢により骨量は変化していくので、骨粗しょう症の疑いや骨密度が低下していると不安な方は、定期的に超音波骨量測定装置で骨密度検査を行い早めに対策していきましょう。








